A folha de pagamento do diabetes
Artigo traduzido por Hilton Sousa. O original está aqui.
por Jason Fung
A insulina, descoberta pela primeira vez em 1921, revolucionou o tratamento do diabetes tipo 1. O Dr. Banting licenciou a insulina para empresas farmacêuticas sem patente porque acreditava que esta droga salva-vidas para diabetes tipo 1 deveria estar disponível para todos os que precisavam dela. Então, por que a insulina é tão cara hoje?
Apenas três empresas farmacêuticas fabricam insulina nos Estados Unidos - Eli Lilly, Sanofi e Novo Nordisk. Em 2012, estima-se que a insulina sozinha custou ao sistema de saúde dos EUA US$6 bilhões. Como eles podem ganhar tanto dinheiro com um produto de um século? Em 2013, de acordo com a firecepharma.com, o medicamento mais vendido para diabetes (e o quinto mais vendido em geral) foi... Lantus, uma forma de insulina de ação longa. Então, depois de toda a pesquisa dos últimos 95 anos, o maior fazedor de dinheiro foi a insulina? Sim, senhor. Em todo o mundo, essa droga sozinha fez US$7.592 bilhões. Isso é bilhões com um B. Oh, mas a notícia fica ainda melhor para a indústria da insulina. Dentro dos top 10 medicamentos mais vendidos, várias insulinas também classificaram-se em 3o, 4o, 6o, 7o, 9o e 10o lugares. Santa extensão de patentes, Batman! Sete dos dez medicamentos mais vendidos para diabetes são insulina - uma droga que tem quase um século de idade. É como ver o seu vovô ganhar do LeBron James no basquete.
Ajustar a molécula de insulina permite patentes adicionais e medicamentos genéricos mais baratos podem ser mantidos à distância. Que isso claramente viola a intenção original do Dr. Banting não importa. Não há provas claras de que estas novas insulinas sejam mais eficazes do que os antigos padrões. Embora existam alguns benefícios teóricos, os resultados no diabetes tipo 2 só pioraram, mesmo que essas insulinas mais novas se tornassem mais amplamente prescritas. Aumentar preços é outra técnica lucrativa. De 2010 a 2015, o preço das novas insulinas subiu de 168 a 325%. Sem a concorrência genérica, há claramente conluio entre as empresas para manter os preços elevados. Afinal, os acionistas devem ser mantidos felizes e o presidente precisa de um jato particular.
No momento da descoberta da insulina, o diabetes tipo 2, embora ainda relativamente raro, tinha poucos tratamentos disponíveis. A metformina, a mais poderosa das classes de medicamentos da biguanida, foi descoberta logo após a insulina e descrita na literatura científica em 1922. Em 1929, seu efeito de redução de açúcar foi observado em estudos com animais, mas só em 1957 foi usado pela primeira vez em seres humanos para o tratamento do diabetes.
Ela chegou ao British National Formulary (N.T.: órgão inglês que fiscaliza, aprova e desaprova medicamentos) em 1958 e entrou no Canadá em 1972. Não foi aprovada pela FDA nos Estados Unidos até 1994, devido a preocupações com a acidose láctica. É agora a droga a mais extensamente prescrita para o diabetes no mundo.
A classe de fármacos sulfoniluréia (SU) foi descoberta em 1942 e introduzida em 1956 na Alemanha. Em 1984, as SUs de segunda geração, mais potentes, foram introduzidas nos Estados Unidos. Essas drogas estimulavam o pâncreas a liberar mais insulina, o que reduzia os níveis de açúcar no sangue. Houve muitos efeitos colaterais, incluindo hipoglicemia grave, mas elas se mostraram eficazes na redução de açúcares do sangue. Durante décadas, estas duas classes de fármacos foram as únicas medicações orais disponíveis para o tratamento do DM2.
Mesmo enquanto o número de medicamentos para pressão arterial e colesterol estavam explodindo, a classe de drogas hipoglicemiantes orais patinava. Simplesmente não havia dinheiro a ser feito para as empresas farmacêuticas. O número de pacientes era muito pequeno, e os benefícios dessas drogas eram duvidosos. Mas as coisas logo iriam mudar.
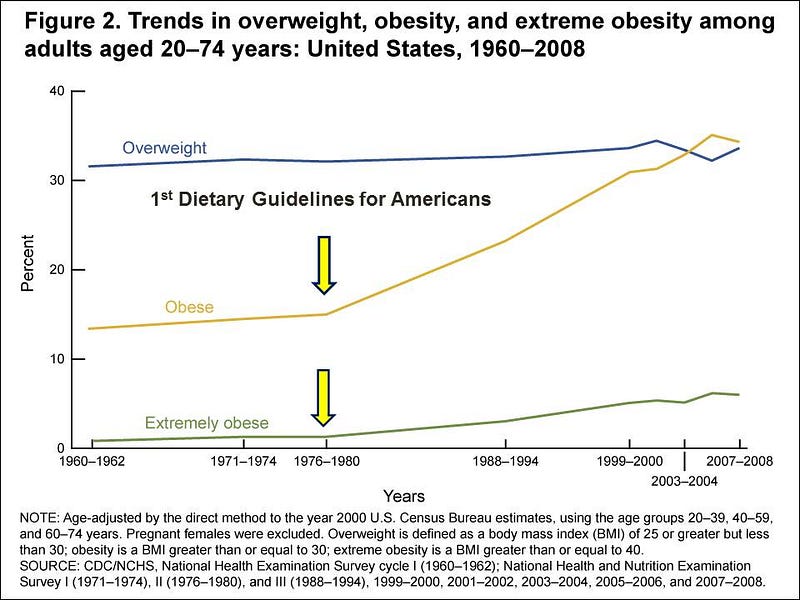
Tendências em sobrepeso, obesidade e obesidade extrema entre adultos americanos de 20 a 74 anos. A seta amarela indica a publicação da primeira versão das diretrizes alimentares americanas, em 1977
Em 1977, as Diretrizes Alimentares para os americanos foram introduzidas a um público americano inocente, e a gordura dietética tornou-se inimigo público #1. A subseqüente alta ingestão de carboidratos teria conseqüências não-intencionais e a epidemia de obesidade logo floresceu. Seguindo-se a isso veio a epidemia de diabetes tipo 2.
Em 1997, a Associação Americana do Diabetes reduziu a definição de açúcar no sangue de diabetes tipo 2, instantaneamente tornando diabéticos 1,9 milhões de americanos.
O pré-diabetes sofreu uma mudança semelhante na definição em 2003. Isso classificou mais 25 milhões de americanos como pré-diabéticos. Com números crescentes, a oportunidade de negócios para o desenvolvimento de medicamentos anti-diabéticos mudou completamente. Embora exista um amplo consenso de que o pré-diabetes é melhor tratada com mudanças de estilo de vida, os grupos de defesa logo abraçaram a noção de terapia medicamentosa. As diretrizes foram reduzidas tanto que, em 2012, a prevalência de diabetes em adultos americanos foi de 14,3% e pré-diabetes 38%, somando-se 52,3% dos americanos sendo pré-diabéticos ou diabéticos. Este era agora o novo normal. Era mais comum ter pré-diabetes ou diabetes do que ter glicemia normal. Diabetes é a nova moda.
Em 1999, a economia do diabetes estava preparada para o boom. Em 1999, o FDA aprovou a rosiglitazona e a pioglitazona para o tratamento do diabetes tipo 2. Eles, posteriormente, caíram em desuso devido a preocupações sobre provocar doenças cardíacas e câncer de bexiga. Mas não importava. A barragem tinha explodido. De 2004 a 2013, não menos de trinta novos medicamentos para diabetes foram trazidos para o mercado.
Até 2015, as vendas de medicamentos para diabetes atingiram US$23 bilhões, mais do que a receita combinada da National Football League, da Major League Baseball e da National Basketball Association. Este foi um grande negócio.
Embora esses medicamentos reduzissem os níveis de açúcar no sangue, os resultados clinicamente importantes, como redução de ataques cardíacos ou acidentes vasculares cerebrais, cegueira ou outras complicações da doença, não foram melhorados. Toda a indústria do diabetes girava em torno da redução de glicemia elevada ao invés de realmente ajudar os pacientes. A doença é um aumento da resistência à insulina, mas os tratamentos foram baseados em baixar o açúcar no sangue. Estávamos tratando sintomas, em vez da doença real.
Siga o dinheiro
Em 2003, a Associação Americana do Diabetes mudou a definição de pré-diabetes acrescentando 46 milhões de adultos adicionais às suas fileiras. Em 2010, a definição foi ampliada pelo uso da HbA1C (teste de hemoglobina glicada). Ostensivamente para ajudar com diagnóstico precoce e tratamento, talvez não seja coincidência que 9 dos 14 especialistas externos no painel que decidiu isso trabalharam em várias posições para as gigantes farmacêuticas que fazem medicamentos para diabetes e estavam de pé para colher um fluxo interminável de dinheiro.
Enquanto membros individuais do painel foram pagos milhões de dólares, a própria associação colheu mais de US$7 milhões em 2004, pagos por seus "parceiros farmacêuticos". Em 2012, mais de 50% da população americana seria considerada diabética ou pré-diabética. Missão cumprida. O mercado de consumo de drogas foi criado.
Os conflitos de interesse só pioram. Em 2008, uma declaração conjunta divulgada pelo Colégio Americano de Endocrinologia e pela Associação Americana de Endocrinologistas Clínicos elabora uma declaração conjunta sobre pré-diabetes, incentivando os médicos a considerar o tratamento medicamentoso de pacientes de alto risco, apesar do fato de que nenhuma droga tinha sido ainda aprovado pela FDA (N.T.: órgão americano que regula medicamentos).
Esses acadêmicos imparciais estavam dando suas opiniões honestas? Dificilmente. 13 dos 17 membros desse painel foram pagos como palestrantes e consultores por empresas farmacêuticas do diabetes.
Em 2013, esses grupos de "advocacia" recomendavam ainda mais vigorosamente o tratamento medicamentoso do pré-diabetes se as mudanças no estilo de vida não funcionassem. Altruísta? Dificilmente. Naquele ano, mais de US$8 milhões do dinheiro da indústria farmacêutica ajudaram a moldar sua opinião positiva.
13 dos 19 médicos do painel que fez a recomendação, incluindo o seu presidente, foram pagos como consultores, palestrantes ou conselheiros de empresas farmacêuticas que, surpresa, surpresa fabrica drogas para diabetes. Os pagamentos totalizaram US$2,1 milhões desde 2009. Enquanto os pacientes não podiam mais pagar suas doses de insulina, havia uma abundância de dinheiro para as associações de diabetes e os "especialistas em diabetes" acadêmicos. Jantares extravagantes? Feito. Passeios extravagantes? Feito. Cheques gordos? Feito.
A história seria completamente diferente se essas drogas realmente ajudassem os pacientes de forma significativa. No pré-diabetes, nenhum dos fármacos atuais está aprovado para utilização. Todos nós podemos concordar que o DM2 é uma doença de alta resistência à insulina, mas a atual safra de medicamentos só trata os níveis elevados de açúcar no sangue.
O DM2, na sua origem, é uma doença que causa excesso de açúcar no corpo, não apenas o sangue. No entanto, a maioria de nossos medicamentos, da metformina à insulina, não livra o corpo desse açúcar. Ele só o empurra do sangue para dentro do corpo. Mas se esse açúcar é tóxico no sangue, por que não seria tóxico dentro do corpo?
Estamos apenas movendo o açúcar de algum lugar onde podemos vê-lo (o sangue) para algum lugar que não possamos (o corpo) e depois fingimos que as coisas estão melhores, mas ao mesmo tempo sabendo que não fez diferença. Onde as mudanças de estilo de vida melhoram claramente a saúde, as drogas claramente não o fazem. Mas esse fato inconveniente pouco importa para os grandes farmacêuticos e seus asseclas. Enquanto eles controlavam as associações de diabetes, havia dinheiro a ser feito.
Isso explica amplamente a relutância das Associações do Diabetes e endocrinologistas do mundo em reconhecer a devastadora verdade - que a insulina simplesmente não ajuda os pacientes no longo prazo. Com tanto dinheiro na mesa, quem você acha que financia toda a pesquisa nas universidades e no meio acadêmico, paga todas as matrículas em escolas privadas, patrocina todos os eventos de "diabetes"? A indústria de insulina. Mas isso deve ser pago. A moeda de reembolso é a cegueira, insuficiência de órgãos, amputações e morte. Quem paga? Você meu amigo.
Quer um jeito muito mais eficiente de tratar o diabetes? Mude sua alimentação. Era o que se fazia antes da insulina e dos medicamentos hipoglicemiantes. O Dr. Elliot Joslin, considerado "o pai da diabetologia", usava um manual culinário para orientar seus pacientes. Um livro que tem exatamente 100 anos, e continua atual e mais eficiente, segundo o Dr. Fung no texto acima, que intevenções medicamentosas. Para conhecer a obra, clique na imagem abaixo.
Quer um jeito muito mais eficiente de tratar o diabetes? Mude sua alimentação. Era o que se fazia antes da insulina e dos medicamentos hipoglicemiantes. O Dr. Elliot Joslin, considerado "o pai da diabetologia", usava um manual culinário para orientar seus pacientes. Um livro que tem exatamente 100 anos, e continua atual e mais eficiente, segundo o Dr. Fung no texto acima, que intevenções medicamentosas. Para conhecer a obra, clique na imagem abaixo.


Comentários
Postar um comentário